「妊娠してもその後の流産がこわい・・」
「流産をくり返している・・」
「染色体異常が心配・・」
こんな気持ちを不妊治療をしている患者様は一度は抱えたことがあると思います。
そして、「着床前診断」・「着床前スクリーニング」を受けてみたい、または気になると思う方もいらっしゃるのではないでしょうか。
「着床前診断(PGD)」とは、特定の遺伝子異常の有無を診断する検査です。
「着床前スクリーニング(PGS)」とは、流産を減らし着床率を上げる目的で染色体の数的異常に対するスクリーニング検査をする検査です。目的によって検査の名前が異なりますが受精卵の染色体を調べるという意味では、どちらも同じ技術です。
●着床前診断(PGD)(PGS)ってなに
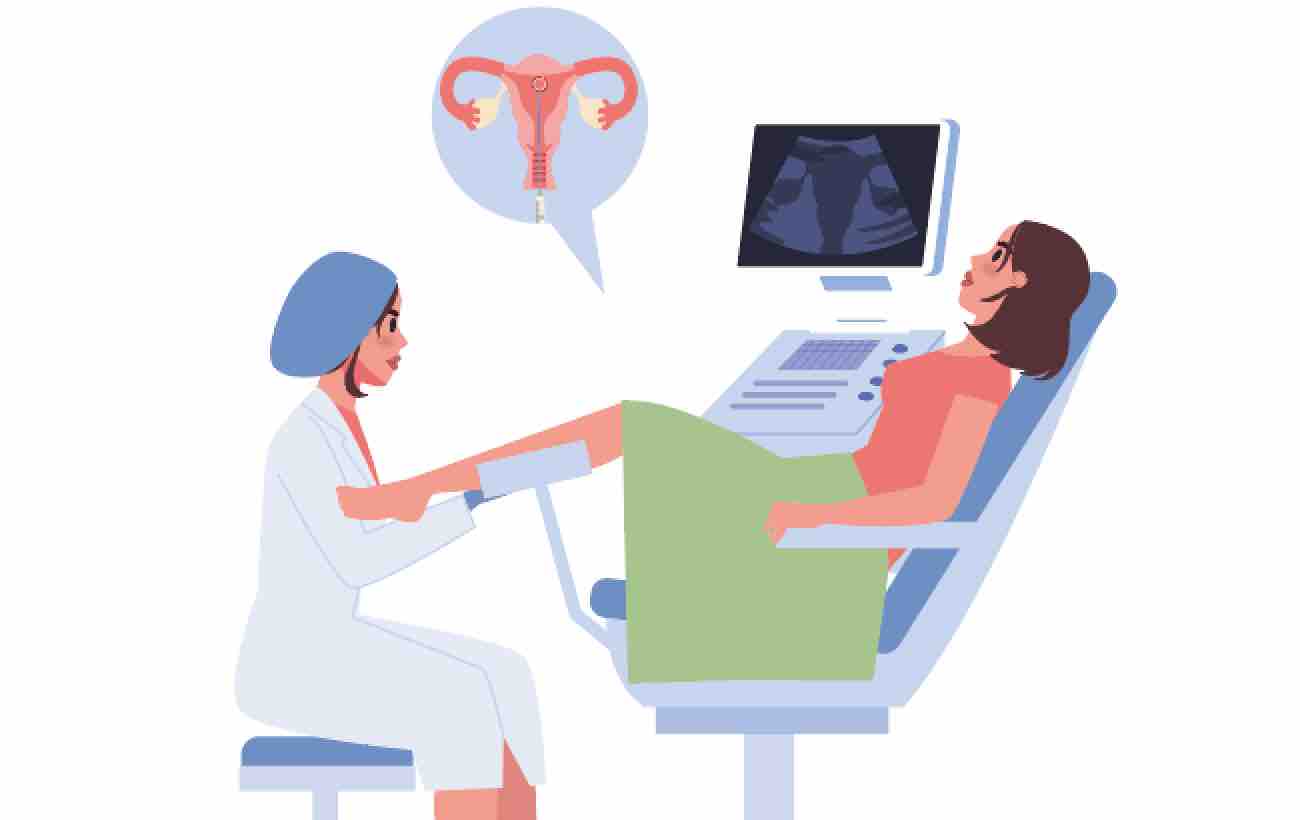
受精卵が子宮に着床して妊娠が成立する前に、受精卵の染色体や遺伝子に異常がないかどうかを調べる技術が着床前診断・着床前スクリーニングです。
通常、「①受精→②着床→③妊娠→④出産」とゆうステージで進んでいきますが、このうち、①受精→②着床の間に行われるのが着床前診断です。
もうひとつ、似た名前の出生前診断というものがありますが、これはステージでいうと、③妊娠→④出産の時点で行う検査です。
着床前診断と出生前診断の違いは、着床前診断の方が受精卵の段階で検査を行うので、もし異常が発見された時に産むべきか、中絶すべきかと苦渋の選択を迫られることはありません。
着床前診断ネットワークでは、この医療技術によって染色体異常や遺伝子疾患の可能性を考えて、子どもを持つことを諦めていた夫婦が妊娠の決断をすることも容易になったと言っています。
また、着床前診断の利点を大きく3つ挙げています。
①母親の負担の軽減
②遺伝病の子を持つ可能性のある母親が実子を断念しなくてすむ
③着床後の出生前診断の結果で行われる中絶手術の回避
●具体的にどんな検査内容なのでしょうか
着床前診断は体外受精の過程で行っていきます。女性の身体の中で卵を育て、一定の大きさになったら取り出し、培養液の中で卵子と精子を受精させます。そして、培養液の中で受精卵を分割させ続け、その分割胚から細胞を採取し検査を行っていきます。検査で問題がなければ、その胚を女性の身体に戻すという流れです。
習慣性流産などを予防する目的で染色体を調べる検査では、転座・欠失(染色体の一部が失われていること)・重複(染色体の一部が増えること)などがわかります。
遺伝性の病気を予防する目的で行う検査では、筋ジストロフィーなどの遺伝性疾患の有無を調べることができます。
●着床前診断の費用はどのくらい
最新の診断法であるため、保険適応はありません。
体外受精が原則であるため、体外受精の費用+約12万~70万が加算されます。
●最後に
検査を受ける前に、必ず認識していただきたいのが、着床前診断は受けたことによって確実に妊娠できるというわけではありません。あくまでも流産を繰り返す可能性を下げることができたり、遺伝子の病気を回避することができる診断法です。
問題点もいくつかあります。日本産科婦人科学会の承認のない医療機関でも検査を受けられることができますが、基本的には日本産科婦人科学会の承認が必要となります。検査を希望されてから学会への申請・承認には約半年~1年かかることがあります。そして、体外受精が前提となるので出産にいたるまでに多額の費用がかかります。
治療法、検査方法には必ずメリットとデメリットが存在します。
私たちは患者様が悔いの残らないような選択をされることを祈っております。
※参考
着床前診断ネットワーク
鍼灸師 中村 早耶香









コメント