― 年齢による目安と医学研究から見た現実 ―
体外受精(IVF)を受けている患者さんからよく聞かれる質問があります。
- 「受精卵は何個くらい胚盤胞になりますか?」
- 「何個くらい採卵できれば良いのでしょうか?」
体外受精では、採卵した卵子のすべてが赤ちゃんになるわけではありません。
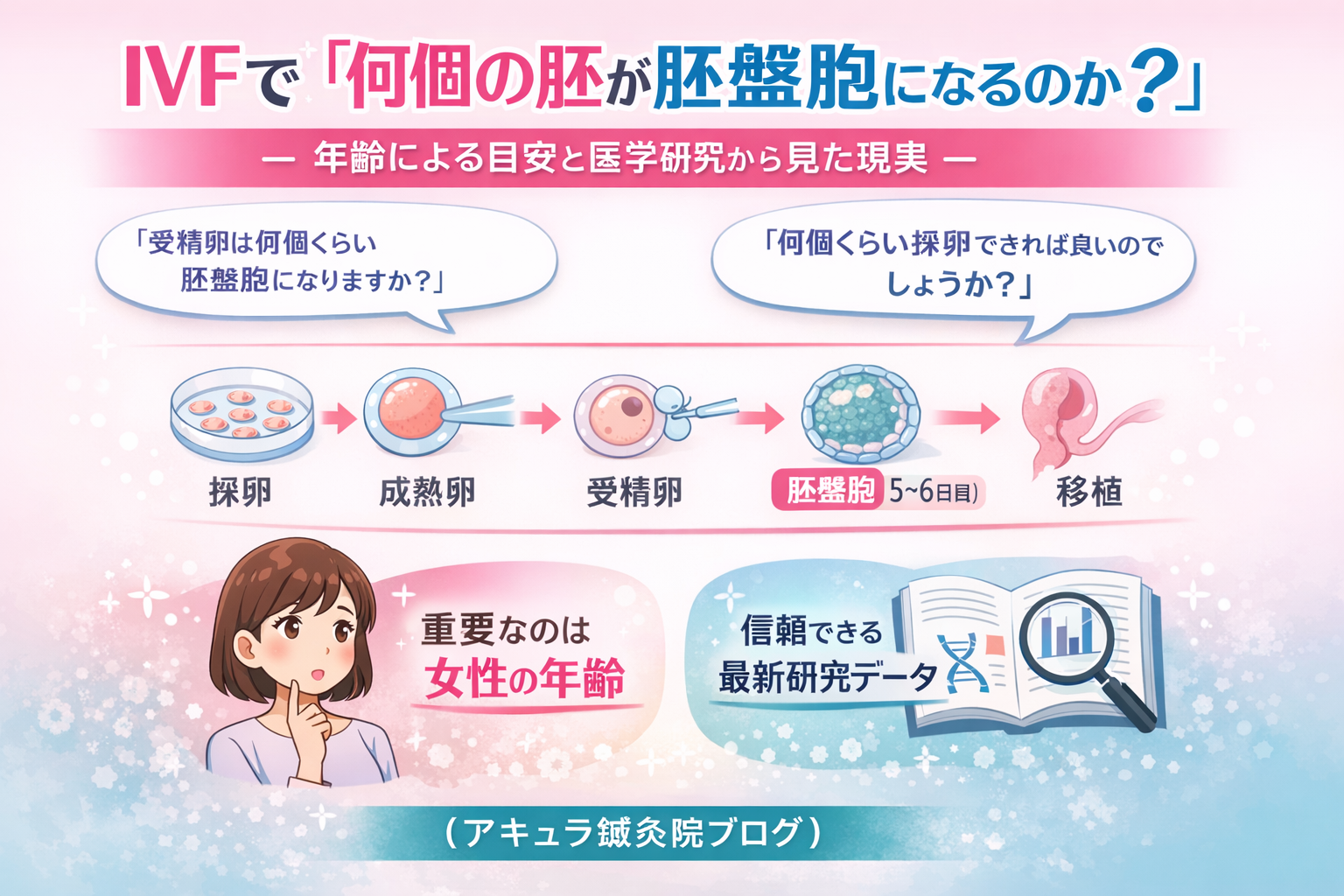
卵子は次のような段階を経て成長します。
採卵
↓
成熟卵
↓
受精卵
↓
胚盤胞(5〜6日目)
↓
移植
この中で多くの胚が途中で発育停止します。
そしてこの確率に最も大きく影響するのが
女性の年齢
です。
この記事では、医学研究をもとに
- 年齢と胚盤胞到達率
- 採卵数と妊娠率
について解説します。
胚盤胞とは
受精卵は分裂を繰り返し、約5〜6日で70-100個の細胞から成る
胚盤胞(blastocyst)
と呼ばれる段階になります。
現在の体外受精では
胚盤胞移植
が主流です。
これは胚盤胞の方が
- 着床率が高い
- 妊娠率が高い
ためです。
胚の発育能力については多くの研究で検討されています。
参考文献
Cimadomo D, Fabozzi G, Vaiarelli A, et al.
Impact of maternal age on oocyte and embryo competence.
Human Reproduction Update. 2018;24(6):718-739.
doi:10.1093/humupd/dmy026
このレビューでは
- 卵子の発育能力
- 胚盤胞形成率
- 年齢による胚の質
について多くの研究がまとめられています。
年齢別の胚盤胞到達率
複数のIVF研究をまとめると、胚盤胞到達率の目安は次のようになります。
| 女性年齢 | 胚盤胞到達率 |
|---|---|
| 30歳未満 | 約50–65% |
| 30–34歳 | 約45–60% |
| 35–37歳 | 約40–50% |
| 38–40歳 | 約30–40% |
| 41–42歳 | 約20–30% |
| 43歳以上 | 約10–20% |
つまり
受精卵10個
↓
胚盤胞4〜6個
というのが若い年齢での平均的な目安になります。
なぜ年齢が重要なのか
年齢とともに胚盤胞率が低下する理由は
染色体異常(aneuploidy)の増加
です。
次の研究では
15,000以上の胚
を解析し、年齢と染色体異常率の関係を調べました。
参考文献
Franasiak JM, Forman EJ, Hong KH, et al.
The nature of aneuploidy with increasing age of the female partner:
a review of 15,169 consecutive trophectoderm biopsies.
Fertility and Sterility. 2014;101(3):656-663.
doi:10.1016/j.fertnstert.2013.11.004
主な結果
| 年齢 | 染色体異常胚 |
|---|---|
| 30歳未満 | 約30% |
| 40歳 | 約60% |
| 43歳以上 | 約80%以上 |
つまり年齢が上がると
胚が途中で発育停止する確率が高くなる
ということです。
採卵数と妊娠率
IVFでは
卵子数が多いほど妊娠率が上がる
ことが知られています。
これを示した有名な研究があります。
参考文献
Sunkara SK, Rittenberg V, Raine-Fenning N, et al.
Association between the number of eggs and live birth in IVF treatment:
an analysis of 400,135 treatment cycles.
Human Reproduction. 2011;26(7):1768-1774.
doi:10.1093/humrep/der106
この研究では
約9万周期の体外受精データ
を解析しました。
結果
採卵数が増えるほど出生率は上昇し
約15個でピーク
になることがわかりました。
| 採卵数 | 出生率 |
|---|---|
| 1–3個 | 約10–15% |
| 4–6個 | 約20–25% |
| 7–9個 | 約30% |
| 10–14個 | 約35–40% |
| 15個前後 | 約40% ピーク |
つまり
理想的な採卵数は10〜15個程度
と考えられています。
採卵から胚盤胞までの平均
IVFでは一般的に
| ステップ | 平均割合 |
|---|---|
| 採卵 → 成熟卵 | 約80% |
| 成熟卵 → 受精 | 約70–80% |
| 受精 → 胚盤胞 | 約40–60% |
つまり
10個採卵
↓
8個成熟
↓
6個受精
↓
2〜3個の胚盤胞
というのが平均的な流れになります。
AMHと胚盤胞率
患者さんからよく聞かれる質問に
「AMHが低いと胚盤胞にならない?」
というものがあります。
しかし研究では
AMHは卵子数の指標
であり
胚の質とは必ずしも強い相関がない
とされています。
参考文献
Tal R, Seifer DB.
Anti-Müllerian hormone and ovarian reserve.
Fertility and Sterility. 2015;104(3):556-560.
つまり
AMH低い
↓
採卵数が少ない
という問題であり
卵子の質とは別の問題
です。
最近注目されている卵子ミトコンドリア
卵子の発育能力には
ミトコンドリア機能
が重要と考えられています。
卵子は人体の細胞の中で
最もミトコンドリアが多い細胞です。
卵子と心臓のミトコンドリア数を比較すると、受精卵の発育に莫大なエネルギーを必要とする卵子の方が、心臓の細胞(心筋細胞)よりも遥かに多くのミトコンドリアを保有しています。
そのためミトコンドリア機能が低下すると
- 分裂停止
- 胚盤胞到達率低下
が起こる可能性があります。
参考文献
Van Blerkom J.
Mitochondrial function in the human oocyte and embryo.
Human Reproduction Update. 2011;17(3):284-295.
IVFは「確率の医療」
体外受精では
1つの卵子だけでなく
複数の卵子から複数の胚を作る
ことで
妊娠の確率を高めていきます。
そのため
- 採卵数
- 胚盤胞数
- 移植回数
を総合的に考えることが重要になります。
最後に
IVFを受けていると
- 胚が止まった
- 胚盤胞ができなかった
という結果に落ち込むこともあると思います。
しかし
胚発育には大きな個人差があります。
大切なのは
- 血流
- 栄養
- 睡眠
- ストレス
など
卵子が育つ環境を整えること
です。
西洋医学では、生理痛に対して鎮痛薬などの薬が使われますが、
これらは痛みを和らげる対症療法であり、必ずしも痛みの原因そのものを改善する治療ではありません。
同様に体外受精においても、ホルモン治療によって卵子の数を増やすことは可能ですが、
卵子の質そのものを直接改善する薬は現在のところ限られています。
アキュラ鍼灸院では
- 鍼灸
- 栄養
- 体質改善
を通して
妊娠しやすい体づくり
をサポートしています。
コメント